HONGOS EN LAS UÑAS (ONICOMICOSIS)
¿Qué es la infección por hongos en la uñas?
La onicomicosis es una infección causada por hongos en las uñas. Estos hongos, por lo general, son los mismos hongos que conviven en nuestra piel de forma saprófita (no causan daño), pero en cierto momento debido a factores predisponentes invaden y colonizan lo que se conoce la unidad ungueal dañandola.
Es una enfermedad en la que la mayoría de los casos no tiene síntomas dolorosos, lo que suele conllevar que la persona no acuda a consultarlo al podólogo hasta que la afección esta en un estado avanzado complicando resolución temprana del proceso.
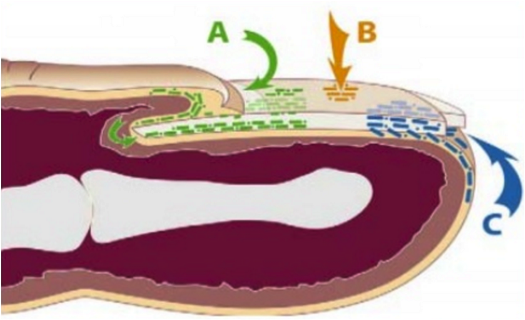
Los hongos (dermatofitos, levaduras y mohos) invaden e infectan la uña la unidad ungueal por tres vías diferentes:
A: por la zona proximal (eponiquio)
B: por la lámina
C: por la zona distal (hiponiquio)
¿Cuál es la incidencia de la enfermedad en la población?
La prevalencia en España es del 2,6% de la población (1.000.000 personas afectadas al año), de las que sólo el 38% acude a consulta.
Es una de las infecciones fúngicas de mayor incidencia en el mundo, afectando aproximadamente del 3% a 4% de la población.
Aumenta con la edad (30 veces mayor en adultos que en niños), siendo extraño en lactantes y rara en niños, pero presente en el 48% de los mayores de 70 años.
Representan entre el 18-40% de las patologías de las uñas.
Más frecuente en las uñas de los pies, y principalmente en el primer dedo.
Suponen el 80% de las patologías de las uñas del 1º dedo de los pies.

¿Cuáles son los factores de riesgo?
Cualquier persona puede tener hongos en las uñas, pero hay factores de riesgo que aumentan las posibilidades de padecerlo.
Principalmente son los microtraumatismos causados por el calzado (punta estrecha y tacón alto) y la presión de las medias o el calcetín.
La mala de transpiración dentro del calzado que favorecen un ambiente de humedad y calor propicio para el crecimiento de los hongos.
Es por ello que llevar los dedos con calzado descubierto, cuando lo permite el tiempo, favorece un ambiente seco y sin los traumatismos del calzado que benefician la resolución de esta afección. Es por ello, que la uña infectada por hongos no debe pintarse con esmaltes en verano pues evitamos la transpiración.
Otros factores predisponentes son: diabetes mellitus, psoriasis, enfermedad arterial periférica, ictiosis, fármacos como los antibióticos y los esteroides, queratodermias, onicodistrofias, neuropatías periféricas, inmunodeficencias, Tinea pedís, neoplasias, ciertas actividades profesionales o deportivas.
Debido al aumento de la población anciana, del VIH/SIDA y de la actividad deportiva, el incremento de la enfermedad es notable.
¿Con qué enfermedades lo podemos confundir?
Cuando hay afección de la uña debemos hacer un diagnóstico diferencial con otras anomalías o enfermedades con signos y síntomas parecidos para realizar un buen diagnóstico.
La enfermedades o lesiones con las que podemos confundir son dermatitis de contacto, leuconiquia, liquen plano, psoriasis, síndrome de las uña amarilla, tumores del lecho ungueal, paroniquia, hematoma subungueal, exóstosis subungueal, traumatismos, onicogrifosis, melanoniquia, Pseudomonas aeruginosa, …
¿Cuáles son los agentes patógenos de la onicomicosis?
Los agentes causantes de la onicomicosis pertenecen a tres grupos:
A) Dermatofitos (Tinea unguium)
B) Levaduras
C) Mohos
Tradicionalmente la onicomicosis se asociaba con dermatofitos, y las levaduras y mohos se les daba un papel de oportunistas, pero cada vez más frecuencia se evidencia que levaduras y hongos son causantes primarios de la onicomicosis.
A) DERMATOFITOS (Tinea unguium)
-
- Son los principales causantes en las uñas de los pies en un 80% de las ocasiones, invadIendo tejidos queratinizados como uña, piel y pelo.
- Tres son las especies patógenas más frecuentes:
Tricophyton rubrum , en un 85% de las ocasiones.
Tricophyton mentagrophytes, en un 12%.
Epidermophyton flocosum, en un 3%.
-
- Dependiendo del portal de colonización de la uña habrá un patrón clínico de infección distinto, que lo clasificaremos en 5 grupos:
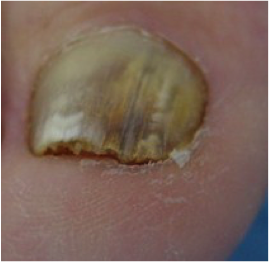
-Causado principalmente por T. rubrum.
-Es el tipo más frecuente de onicomicosis.
-Empieza por el borde distal, continuando hacia proximal con cambio de coloración de la placa (color blanco-amarillento) y con engrosamiento de la lámina ungueal.
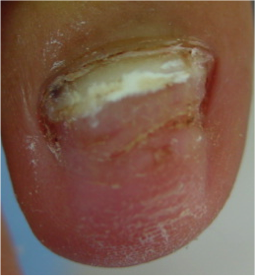
– El patógeno más frecuente es T. rubrum.
– Evolución de la infección en sentido contrario a la anterior. Se inicia en eleponiquio o la cutícula evolucionando hacia distan.
– Se manifiesta con una imagen blanquecina traslucida a nivel próximal.
– Más típica en pacientes con el VIH, y menos en personas sanas.

– El patógeno más frecuente es T. mentagrophytes.
– El hongo afecta directamente a la superficie dorsalde la placa, formando una mancha blanca que llega al lecho y deslamina la placa, llegando a abarcarla totalmente.
– T. rubrum puede ser el causante en niños y pacientes con VIH.
– T. rubrum de la variedad melanoides produce la Onicomicosos superficial negra (OSN).
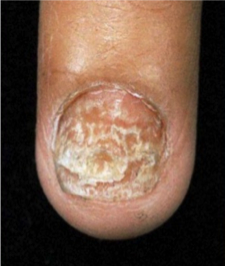
– Causada por T. soudanense y T. violaceum.
– Invasión por el borde libre de la lámina.
– No infecta el lecho, pero si penetra en la queratina de la placa.
– Lámina opaca y blanca, que puede descamarse.
– Suele asociarse a infección plantar.
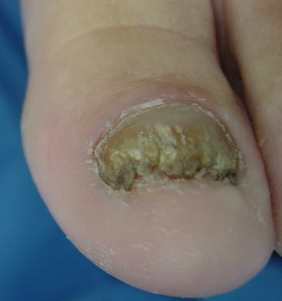
-ODT secundaria tras años de evolución.
-La placa está afectada en su totalidad, con engrosamiento, deformación y destrucción de la misma con desprendimiento parcial, con color que puede variar desde blanquecino, a parduzco o negruzco.
-
- Mayor prevalencia en mujeres adultas.
- Los principales agentes causantes son:
Cándida albicans, las más frecuente en un 70%.
Cándida tropicalis.
Cándida parapsilosis.
-
- La candidiasis más habitual son:
Candidiasis ungueal proximal.
Candidiasis ungueal distal. Suelen alterar la placa con una concavidad, lo que la diferencia de los dermatofitos.
-
- A diferencia con los dermatofitos se puede dar una ODT primaria cuando hay la candidosis mucocutanea crónica, en pacientes con VIH o inmunosupresión
- La paroniquia crónica candidiásica se ve favorecida por una alteración previa de la uña, bien por a traumatismos locales o por exposición a la humedad (por ejemplo en ciertas profesiones u ocupaciones, o en niños que se succionan los dedos).
- Tiene unas fases de evolución:
Se puede manifestar con inflamación y dolor de los pliegues periungueales, e incluso con superación purulenta.
Después transcurre con onicolisis y alteración de la placa ungueal.
Posteriormente se afecta toda la uña con cambios de coloración, un lecho hiperqueratósico, y una lámina gruesa y distrofia.
-
- La lámina puede llegar a destruirse en su totalidad.
- Más frecuente en las manos que en los pies.
C) MOHOS
-
- Son hongos no dermatofitos que cada vez van teniendo más incidencia en la onicomicosis, representando alrededor del10%.
- Son contaminantes saprófitos y oportunistas.
- Los agentes más frecuentes son:
Scopulariopsis brevicaulis
Fusarium spp
-
- No tienen acción queratolítica, ni suele observarse inflamación periungueal.
- Principalmente a personas mayores de 60 años, y jóvenes inmunodeprimidos.
- Esencialmente el primer dedo, y uñas ya lesionadas con onicodistrofias (como onicogrifosis), dedos superpuestos, enfermedad vascular periférica.
¿Cómo se hace el diagnóstico de la infección por hongos?
El diagnóstico de la onicomicosis suele ser por la clínica, pero si hay que realizar un cultivo es fundamental realizar la toma de muestras de modo adecuado.
a) Diagnóstico clínico
b) Examen de microscopio directo. Eficacia limitada, pues falla en un 10 %. Fácil, barata y rápida.
c) Cultivo. Para confirmar el diagnóstico clínico, e identificar el patógeno.
-Un 30% de los exámenes dan falsos negativos por una inadecuada toma de muestras, y muchos de los falsos positivos se deben a que las muestras están contaminadas con agentes no patógenos.
d) Examen histopatológico. Excepcional
– En casos de sospecha clínica de onicomicosis con resultados de cultivo negativo.
– No facilita información de la vitalidad del germen, ni de su identidad, por ello la prueba de referencia sigue siendo el cultivo.
¿Cómo se tratan los hongos?
TRATAMIENTO TÓPICO
Los medicamentos utilizados son LACAS (Amorolfina Hidrocloruro 5%, Ciclopirox 8%), SOLUCIÓN (Tioconazol) o CREMAS DEAVULSIÓN QUÍMICA (Bifinazol y Urea).
Se usan principalmente lacas como vehículo de penetración a través de la lámina.
Aparte de las consideraciones principales en la elección del fármaco, el podólogo debe tener en cuenta otras consideraciones antes de prescribir el medicamento como la extensión, el patógeno, el número de uñas afectadas, dermatomicosis, edad y el estado de salud del paciente.
Antes de aplicar el fármaco, el podólogo debe eliminar la máxima porción de placa afectada posible, mediante recorte y/o fresado.
Antes de cada aplicación, el paciente ha de preparar la zona de uña mediante limado y limpiado con producto que no contenga acetona.
Son eficaces en el tratamiento de la OBS y OSDL limitada a la zona distal, donde las superficie afectada sea menor al 33%, y sin afectación de la matriz.
Son activos frente a dermatofitos, levaduras y mohos .
Duración del tratamiento de 6 a 12 meses.
Actualmente se está empleando el tratamiento con láser en este tipo de afecciones, pero es un método aún en desarrollo y necesario de estudios científicos que corroboren las expectativas que despertó en su día. No obstante, es una opción a tener en cuenta.
TRATAMIENTO SISTÉMICO
Los medicamentos utilizados son Terbinafina, Itraconazol, Fluconazol.
La tasa de curación del 80%, y es complementaria a la terapia tópica, ya que asociadas aumenta el éxito del tratamiento.
Se administra cuando hay OE, ODT, OSDL con extensión al 1/3 próximal, matriz afectada, paroniquia o piel afectada.
El hecho por el cual no se prescribe como primera elección el tratamiento oral es porque son medicamentos que se metalizan a nivel hepático y renal y hay que tener en consideración sus efectos adversos.
TERAPIA COMBINADA
La monoterapia no es efectiva cuando la lámina no contacta con el tejido subungueal.
Se prescribirá cuando hay OSDL con más de 2/3 afectados, OSP, paroniquia candidiásica.
La aplicación de la AVULSIÓN QUÍMICA y QUIRÚRGICA son de elección como complemento al tratamiento.
¿Cuál es la actuación del podólogo?
En primer lugar hay que realizar el diagnóstico adecuado, ya sea bien por la clínica o por cultivo, y prescribir el tratamiento más adecuado. Según la evolución de la lesión el tratamiento será reevaluado.
En consulta debemos preparar la zona infectada, eliminando mediante métodos mecánicos como el corte y fresado la máxima porción de placa dañada. Esto lo realizaremos tanto en la primera consulta como en las posteriores revisiones periódicas.
¿Qué consejos debe seguir el paciente?
1. Para una adecuada penetración y actuación de la medicación tópica se debe acudir de forma periódica cada 2 meses aproximadamente al podólogo, para hacer un seguimiento y limpieza mecánica de la placa.
2. Higiene adecuada con secado riguroso.
3. Si es época del año que usar calzado procurar que el material favorezca la transpiración y que no opriman ni provoque microtraumatismos (pequeños e indoloros golpecitos con el calzado) que puedan separar la uña del lecho. Si el tiempo y las circunstancias lo permiten dejar los dedos al aire.
5. Que los calcetines sean de material como algodón, hilo o tejidos técnicos que favorezcan la transpiración.
4. Poner barreras preventivas en piscinas, duchas, vestuarios, etc.
5. No compartir nunca el instrumental de corte de uñas ni de pedicura de otras personas. Ello es una de las principales causas de contagio.
6. Nunca automedicarse, y sólo administrar un tratamiento cuando se haya hecho un diagnóstico por el profesional.
Lamentablemente en los últimos años hay una proliferación de productos no medicamentosos que no suelen funcionar, menos aún cuando no hay un diagnóstico y evaluación estado general del paciente por el especialista. Ello conlleva una perduración de la enfermedad en muchos casos y desesperación del paciente.
Nuestro trabajo a lo largo de estos 20 años se ha visto avalado por profesionales del deporte que han conquistado la cima de sus especialidades. Hemos acompañado a campeones del mundo, de Europa, de España, de 1ª división, y por supuesto al deporte base. ¡¡Es nuestra pasión!!
“La información descrita en éstas líneas tienen una función informativa y no pueden sustituir la evaluación realizada por su podólogo en consulta”
